
Heute möchte ich kurz von einem interessanten Einsatz dieser Tage berichten. Eine RTW-Besatzung fordert mich nach zu einem Patienten mit Brustschmerzen. Ein Hausarzt hatte den RTW zum Transport in eine Klinik angefordert, er hat dem Patienten bereits ein EKG geschrieben (siehe erstes Bild, ob er mit den Kringeln einen Hinterwand-STEMI markieren will weiß ich nicht und würde auch nicht zustimmen bzw. fände es noch befremdlicher keinen NA zum Patienten mit Brustschmerzen hinzu zu rufen) sowie warum auch immer 2 Hub Nitro gegeben. Der Trop-Schnelltest sei negativ gewesen, allerdings weist der Patient keine Einstichstelle wo auch immer auf... Auf der Einweisung steht Schmalkomplextachykardie. Von Anfang an war die Herzfrequenz bei ca. 160/min. Ich weiß, es klingt alles etwas verwirrend, aber so war mein Informationsfluss.
Der Patient berichtet mir von heftigen Brustschmerzen, welche bereits seit dem Morgen bestehen und seither zunehmen würden. Er habe dann gegen 19 Uhr spontan seinen Hausarzt aufgesucht, der gemeint hätte er müsse zum Ausschluss eines Herzinfarkts in die Klinik. Er habe so etwas noch nie gehabt und sei sonst gesund, gehe aber auch nicht gern zum Arzt.
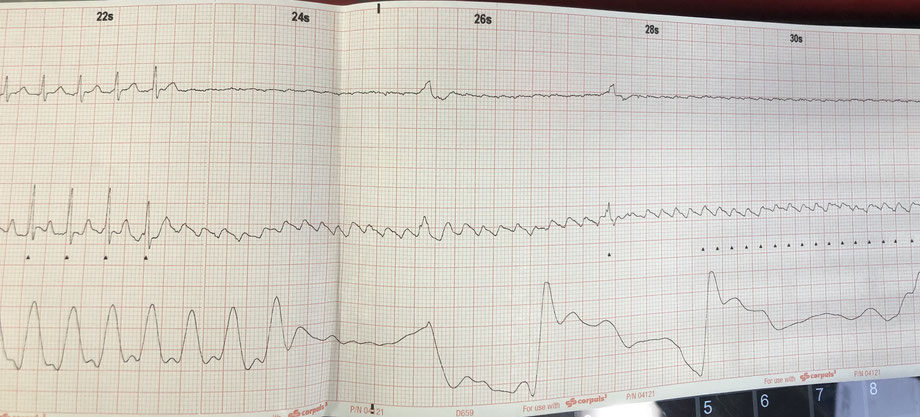
Ich schaue mir das EKG nochmal an und es gehen mir folgende Gedanken durch den Kopf: Auffällig ist die regelmäßige Schmalkomplextachykardie um 160/min. Eine P-Welle kann ich nicht ausmachen und es gibt für mich auch keinen wirklichen Grund für eine Sinustachykardie: Der Patient hat weder Schmerzen noch erscheint er aufgeregt. Für die Erstmanifestation einer Reentry-Tachykardie ist er mir zu alt (ca 60 Jahre) und die Frequenz wäre hierfür recht langsam. Für ein tachykardes Vorhofflimmern sind die Komplexe zu regelmäßig. Der QRS ist schmal, so dass auch eine (slow) VT für mich ausscheidet.
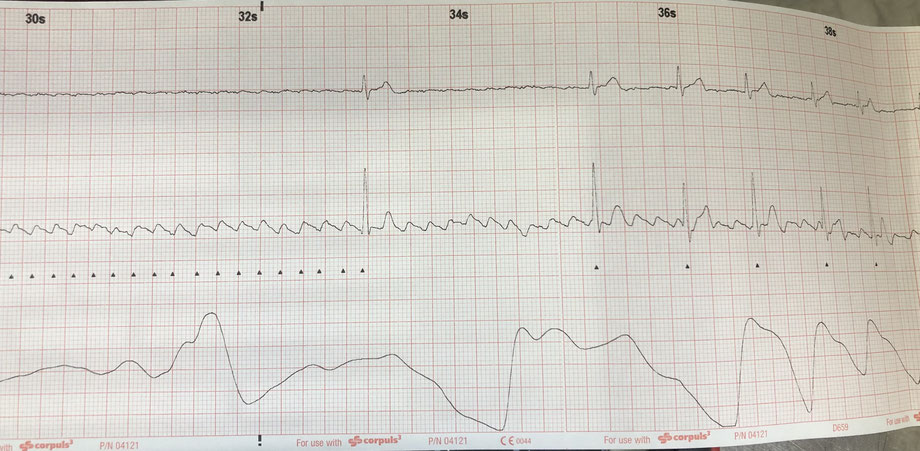
Da ein Valsalva-Manöver misslingt entscheide ich mich zur Gabe von Adrekar (Adenosin) unter Reanimationsbereitschaft. Auf die rasche Injektion und Einspülen von 6mg Adrekar kommt es nur zu einer sehr kurzen Bradykardie, so dass keine weitere Diagnose gestellt werden kann. Auf 12mg Adrekar hin ist die ventrikuläre Pause deutlich länger, ehe es erneut zur vorherigen Tachykardie kommt. Aber zwischendrin erkennt man schön die Ursache: Während man in Ableitung I noch recht wenig sieht bzw. von einem Vorhofflimmern ausgehen könnte, sieht man in Ableitung II ein astreines Vorhofflattern (siehe hierzu auch den älteren Beitrag zu den sog. Lewis-Leads). Es kann sich somit eigentlich nur um ein Vorhofflattern mit einer regelmäßigen 2:1-Überleitung handeln.
Zur Soforttherapie werden 5mg Metoprolol und weniger evidenzbasiert 2g Magnesium in 500ml kristalliner Flüssigkeit verabreicht, woraufhin die Herzfrequenz zwischenzeitlich auf ca 100/min sinkt und sich dann keine Ischämiezeichen im EKG zeigen. Zu diesem Zeitpunkt ist der Patient dann auch beinahe beschwerdefrei.
Da aber ein NSTEMI-ACS natürlich nicht ausgeschlossen werden kann, erfolgt ergänzend die Gabe von 250mg ASS, 5000 IE Heparin und prophylaktisch 4mg Ondansetron. Es erfolgt anschließend der Transport in die Klinik zur weiteren Abklärung.
Ich habe den Fall nicht weiter verfolgt, aber ich vermute mal, dass es sich nicht um eine primäre Coronarokklusion oder hochgradige Stenose gehandelt hat. Vielmehr waren die Brustschmerzen Ausdruck einer sogenannten Tachymyopathie. Durch die Tachykardie braucht der Herzmuskel viel mehr Sauerstoff als bei einer normalen Herzfrequenz. Zudem erfolgt die Perfusion der Coronarien während der Diastole, die mit steigender Herzfrequenz immer kürzer wird. Zusätzlich kontrahieren sich die Vorhöfe einerseits durch das Flattern eh viel zu schnell (250-350/min) was ineffektiv ist, zum anderen kann auch die ventrikuläre Füllung durch die stundenlange Tachykardie leiden, denn dies ist ja mehr ein passiver Vorgang welcher Zeit braucht. Somit reduziert sich das Herzzeitvolumen uns sekundär der Blutdruck merklich. Die niedrigere diastolische Blutdruck sorgt dann für eine weitere Reduktion der Coronarperfusion - ein unheilvoller Circulus vitiosus beginnt. In der Klinik bleiben solche Fälle spannend, weil es zumeist durch den myokardialen Stress auch zu einer Erhöhung der Herzenzyme kommt. Manche sprechen dann auch von einem Typ 2 - Myokardinfarkt, da keine Coronarokklusion vorliegt sondern es sich lediglich um eine relative Minderdurchblutung und Sauerstoffschuld handelt. Solche Patienten profitieren dann oftmals nicht von einer notfallmäßigen Herzkatheterintervention. Vielmehr gilt es die Ursache der verminderten Coronarperfusion zu erkennen und behandeln, in diesem Fall die Tachykardie. Hier sollte man auch klären, warum es plötzlich und scheinbar erstmalig zum Vorhofflattern gekommen ist. Ansonsten ist eine langfristige Frequenzkontrolle und Antikoagulation oder noch besser die Rhythmuskonversion in einen Sinusrhythmus (medikamentös oder elektrisch) an zu streben.
Ok, Ok, der letzte Abschnitt hatte einen gewissen Nerd-Faktor, ich gebe es ja zu, aber ganz so einfach ist Notfallmedizin eben auch nicht. Noch viel mehr als die Pathologie dahinter zu beherrschen ist mir jedoch sie überhaupt zu erkennen, was scheinbar nicht jedermann gelingt. So will ich auch hier nicht lästern oder mahnend den Finger heben, sondern demütig zum lebenslangen Lernen aufrufen. Die Chancen liegen arbeitstäglich quasi vor unseren Füßen, wir müssen sie nur erkennen und ergreifen.
Zudem hoffe ich auf Gnade der echten Kardiologen. Ich weiß, die Zusammenhänge und Details sind noch komplexer als von mir vereinfacht dargestellt, aber ich wollte den Nerd-Faktor nicht noch mehr in die Höhe treiben. Keine Frage, solche Patienten gehören zeitnah in Eure Behandlung!